Objetivos e Indicações
Entre os principais objetivos e indicações temos:
- avaliação funcional dos nervos vários segmentos do corpo, através de mensuração de parâmetros neurofisiológicos (amplitude de potencial, velocidade de condução de estímulos nervosos, avaliação de reflexos, entre outros);
- avaliação de envolvimento de raízes nervosas (pequenos nervos da coluna) por hérnia de disco;
- avaliação neurofisiológica de paralisia facial periférica;
- avaliação de compressão de nervos ao longo dos membros (p. ex. Síndrome do túnel do carpo);
- avaliação de quadro de dor difusa;
- avaliação de polineuropatia provocada por diabetes ou por doenças inflamatórias;
- confirmação diagnóstica de doenças neurológicas periféricas desmielinizantes (p. ex. Síndrome de Guillain-Barre, CIDP);
- diagnóstico de neuropatias hereditárias (Charcot Marie Tooth, Polineuropatia amiloidótica familiar);
- avaliação neurofisiológica da junção neuromuscular (Miastenia gravis, Eaton-Lambert).
Tipos Realizados
- Eletroneuromiografia de membros superiores (Código: 4.01.03.32-3)
- Eletroneuromiografia de membros inferiores (Código: 4.01.03.31-5)
- Eletroneuromiografia de membros superiores e membros inferiores (Código: 4.01.03.33-1)
- Eletroneuromiografia de segmento complementar (Código: 4.01.03.34-0)
- Eletroneuromiografia de segmento especial (Código: 4.01.03.35-8)
- Eletroneuromiografia de face bilateral (Código: 4.01.03.30-7)
- Teste de estimulação repetitiva (Código: 4.01.03.71-4)
Orientações / Preparo Prévio
Orientações e preparo prévio obrigatório:
- recomenda-se tomar banho quente antes do exame;
- após o banho permanecer com braços e pernas cobertos, para que não haja redução da temperatura. É importante que o paciente chegue a clínica com a pele aquecida o que permite o funcionamento normal dos nervos e a mensuração precisa do funcionamento deles;
- em dias muito frios recomenda-se utilização de luvas para manter os dedos adequadamente aquecidos
- não fazer uso de qualquer creme hidratante, óleos, unguentos ou quaisquer cosméticos na pele. Se o exame for no rosto/face também não é permitido uso de maquiagem;
- trazer um short ou bermuda e uma camiseta de manga curta (essas vestimentas permitirão acessar os membros a serem examinados);
- caso já tenha realizado algum exame prévio de eletroneuromiografia, leve os resultados anteriores. Também traga resultados de exames de imagem feitos recentemente (ressonância magnética ou tomografia);
- caso faça uso de alguma medicação, leve uma lista com o nome e dose dos medicamentos. Em geral, não é necessário parar de tomar as medicações. Entretanto, se você tiver Miastenia Gravis e utilizar Metinon®, o seu médico assistente pode precisar suspender a medicação 24 horas antes do exame;
- recomenda-se realizar alimentação prévia ao exame (exame não é feito em jejum).
Como é Feito o Exame
Ao chegar ao Minascor, o paciente deve procurar a recepção onde a atendente realizará os procedimentos administrativos necessários.
O médico neurofisiologista fornecerá informações sobre todo o procedimento do exame e esclarecerá dúvidas do paciente.
O exame é dividido em duas partes: a eletroneurografia e a eletromiografia.
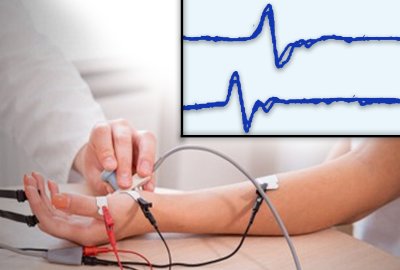
Durante a realização da eletroneurografia, após adequado posicionamento do paciente, o neurofisiologista coloca eletrodos adesivos no trajeto anatômico dos nervos em estudo que são sensores ligados ao aparelho eletroneuromiógrafo. Com um estimulador, aplica-se uma corrente elétrica (pequeno choque) suficiente para atravessar a pele e chegar ao nervo logo abaixo. O potencial elétrico conduzido pelo nervo é captado pelo aparelho e origina valores como amplitude de potencial, velocidade de condução, latência distal, dentre outros, que são interpretados pelo médico neurofisiologista a fim de se chegar no diagnóstico.
Durante a eletromiografia, o neurofisiologista introduz um diminuto sensor em formato de agulha em alguns músculos para avaliação da ativação muscular pelos nervos e funcionamento das fibras musculares, contribuindo para um diagnóstico preciso ao final.
Não existem efeitos permanentes após o exame sendo possível retornar normalmente às atividades diárias.
Importante:
- o exame não é realizado em crianças com idade inferior a 5 anos. Pacientes entre 6 e 18 anos necessitam da presença de um dos pais ou responsáveis durante todo o exame;
- o exame não pode ser feito sob sedação, pois requer a colaboração consciente e voluntária do paciente.
Limitações / Complicações
Limitações, complicações:
O exame é levemente desconfortável para a grande maioria dos pacientes. São adotados cuidados especiais para aumentar o conforto do paciente durante o exame através de: utilização do menor estímulo elétrico possível; utilização de agulha mais fina.
A duração média do exame é de aproximadamente 40 minutos para 2 membros, podendo variar conforme a doença em estudo e a complexidade da avaliação.
As complicações são raríssimas se o exame for bem indicado e o paciente não estiver anticoagulado. A mais comum é um pequeno hematoma cutâneo no local de inserção das agulhas.
O exame é contraindicado em:
- pacientes portadores de marcapasso e CDI (cardiodesfibrilador implantável);
- pacientes em uso de anticoagulante oral (tais como Varfarina, Marevan®, Marcoumar®, Xarelto®, Pradaxa®, por exemplo);
- doenças de sangue como hemofilia e alterações plaquetárias;
- presença de infecção da pele (erisipela ou abscesso), trombose ou flebite na região a ser examinada;
- pacientes submetidas a mastectomia com esvaziamento axilar não podem realizar o exame em membros superiores.
Convênios Atendidos
ALLIANZ/AGF (apenas alguns subtipos) | AMAGIS | AMMP | ASSEMBLÉIA/PRELEGIS | BACEN | CAARF/UNAFISCO MG | CAMED | CARE PLUS (apenas alguns subtipos) | CEMIGSAÚDE/FORLUZ | CENIBRA | CNEN (necessário autorização prévia do plano) | CONAB | EMBRATEL | FUN. PAMPULHA / FUND.SAUDE ITAU (necessário autorização prévia do plano) | FUNDAFFEMG | GAMA | MATER DEI (necessário autorização prévia do plano) | OMINT (apenas alguns subtipos) | PLANASSISTE | PORTO SEGURO SAÚDE (necessário autorização prévia do plano) | POSTAL SAÚDE/CORREIOS | PRÓ-SOCIAL/JUSTIÇA | PROASA (necessário autorização prévia do plano) | REGAP (necessário autorização prévia do plano) | SEIAS (necessário autorização prévia do plano) | SERPRO (necessário autorização prévia do plano) | SINDIFISCO/UNAF.SAÚDE (necessário autorização prévia do plano) | SULAMÉRICA (apenas alguns subtipos) | TRATEMGE (necessário autorização prévia do plano) | UNAMGEM
Importante: a cobertura pelos convênios e planos de saúde pode mudar sem comunicação prévia. Em caso de dúvidas, por favor entre em contato com seu convênio ou com nossa Equipe.